新闻中心
脑衰老及神经变性病的临床转化及治疗研讨会圆满结束
会议概况
9月26日-27日,由中国老年学和老年医学学会脑疾病分会主办,国家老年疾病临床医学研究中心(宣武医院)、国家自然科学基金委员会、中国科学院、中国科学技术大学附属第一医院脑衰老与脑疾病研究中心承办的”脑衰老及神经变性病的临床转化及治疗研讨会“在线上成功举办。会议邀请了国内外知名专家学者,介绍脑衰老和神经变性病的早期诊断与干预,探讨相关领域未来发展趋势,寻找应对策略,促进交流与合作,推动我国相关研究的深入开展及临床转化。大会主席由首都医科大学宣武医院陈彪教授与中国科学技术大学申勇教授共同担任。线上三个平台共计5万余人参与本次直播。
首日,帕金森病主题专场
大会主席陈彪教授对受邀讲者表示感谢,对参会学者表示欢迎;同时简要介绍了会议的日程安排、主要内容及目的意义。
第一部分由陈彪教授与章京教授共同主持。

佛罗里达大学Norman Fixel运动障碍病中心Adolfo Ramirez-Zamora教授以《Deep Brain Stimulation for Movement Disorders:Recent advancements》为题,介绍了方向性电极、自适应刺激等DBS的硬件技术更新,从最新研究中的局部场电位记录,模拟电场技术,反馈式闭环刺激等角度分享了未来神经调控中更精准的刺激方式。同时在提问环节中也对未来的程控中可能遇到的挑战和机遇分享了自己的观点。

Shalini Padmanabhan教授在《Translating LRRK2 Biology Into Therapies For Parkinsons Disease》的讲座中介绍了LRRK2在PD治疗中的转化研究进展, 阐述了LRRK2这一PD最常见的风险基因在PD发病机制中的作用,探讨了LRRK2基因相关潜在的干预靶点。通过筛选适合的干预人群,如LRRK2基因突变的早期PD患者或基因携带者、进展期患者和前驱期患者,监测可能与疾病进展的标记物,实现疾病的早期及精准治疗。

Ron Postuma教授作题为《RBD and Diagnosis of Prodromal PD》的报告,以RBD为切入点分享了PD前驱期的诊断进展。特发性RBD是α-突触核蛋白病的临床前驱期表现,目前被认为是最重要的神经保护研究的目标人群。在RBD患者中,嗅觉及视觉损害、自主神经功能障碍、认知障碍等非运动症状,以及定量运动异常等运动症状均有预测疾病转化的作用。他表示,在今后的临床试验中需重点考虑选择哪些RBD患者作为干预对象,以及如何选择主要的结局指标。

Michael A Schwarzschild教授以《Disease Modification Therapy and Trial Design for Prodromal PD:Planning for Prevention》为题,分别从重要性、目标人群选择、评估疾病进展以及干预措施四个方面详细阐述了PD前驱期临床试验设计的要点。PD风险基因携带者(如LRRK2或GBA)、临床前驱期人群(如RBD)均可作为受试对象。发生典型的PD转化、运动症状定量评估、DAT等影像学marker可考虑作为评价疾病进展的指标。干预措施则选择生活方式的改变(运动)或药物干预,其中药物干预包含基因靶向药物和具有保护作用的药物(布洛芬、咖啡因等)。
Caroline Tanner教授通过《PD Moving From Cause to Prevention》的报告,讲解了PD病因学的研究进展。多个研究证据表明遗传与环境因素均参与了PD发病,然而单纯的遗传型PD或环境因素所致的PD很少见,绝大多数PD是二者相互作用的结果。目前PD的预防包括三个层级:一级预防针对暴露于危险因素的健康人群;二级预防针对临床前驱期人群;三级预防针对PD患病人群,其中临床前驱期人群为疾病预防最有效的目标人群。

第二部分由陈彪教授、马敬红教授、蔡彦宁教授及刘疏影博士共同主持。

上海交通大学医学院附属瑞金医院陈生弟教授在《如何提高帕金森病的早期及正确诊断?》报告中指出帕金森病的早期诊断正确率还有待提高,目前随着对帕金森病的深入了解,嗅觉检查,快动眼睡眠行为筛查,抑郁和焦虑等非运动症状的早期识别、结构影像和分子影像的应用可明显提高帕金森病的早期诊断。

首都医科大学宣武医院蔡彦宁教授以《RBD studies:markers for screening and phenoconversion》为题,指出快动眼睡眠行为障碍(RBD)的筛查需要进一步优化以提高识别率,同时在RBD患者中进行甲基化修饰,炎症因子,基因变异等检测可以有效地预测RBD向帕金森病相关疾病的转化。

复旦大学附属华山医院王坚教授在《Imaging the abnormal protein aggregates in Parkinsonian disorders》的报告中,概述了目前在神经变性病中应用的分子示踪剂,着重介绍了tau蛋白示踪剂在进行性核上性麻痹中的诊断价值,同时介绍了中国学者在开发共核蛋白示踪剂中的一些前沿工作。

中南大学湘雅医院唐北沙教授以《帕金森病与溶酶体贮积症基因》为题,详尽介绍了目前国际上报道的LSD基因组学与帕金森病的相关性的进展,并进一步讲解了唐教授团队针对中国大样本的早发型帕金森病及家族性帕金森病人群,从全基因组关联及风险基因角度对LSD基因变异的分析结果。

中科院神经科学所周嘉伟教授分享题为《Control of Neuroinflammation and Parkinson's Disease》的报告。

四川省人民医院乐卫东教授介绍了《帕金森病的最新研究热点》及其团队在上述方向的工作,包括肠道菌群、神经炎症、睡眠障碍和生物节律、自噬和线粒体异常、代谢异常等与PD发病及进展中的机制及生物标志物的识别等。

四川大学华西医院商慧芳教授系统性地介绍了功能核磁在帕金森病领域的应用,介绍了其团队使用功能核磁对早发型帕金森病患者及晚发型帕金森病脑功能网络差异的研究结果,及PD合并抑郁、认知等非运动症状患者的脑功能连接的改变。

广州医科大学第一附属医院徐评议教授在《Potential Clinical Application of Quiescent Incubation Assay on α-Synuclein Aggregates in Neurodegenerative Diseases》的报告中向大家介绍了其团队近期开发的一种α-Synuclein异构蛋白静态孵育检测技术在帕金森及相关疾病中的应用,表示该技术具有创性小、操作简易、用时较短、准确率高等优点,在PD的生物标志物领域极具潜力。
次日,阿尔茨海默病主题专场
大会主席申勇教授对会议成功举办表示祝贺,同时简要梳理了我国在阿尔茨海默病研究领域的最近研究进展及其团队开展的相关工作及成果。
第一部分由申勇教授与施炯教授共同主持。

美国内达华拉斯维加斯大学Jeff Cummings教授介绍了AD领域在研药物,重点讲解了AD的单抗治疗进展,从患者认知功能、照护者负担、淀粉样蛋白沉积以及安全性等角度介绍了Aducanumab、Lecanemab、Donanemab等药物临床试验进展,其中Aducanumab已经获得FDA批准,并分析了失败的临床试验可能由于药物靶点不同,最后简要介绍了针对其他靶点的疾病修饰治疗。

美国密苏里州圣路易斯华盛顿大学John Morris教授介绍了常染色体显性和散发性迟发性阿尔茨海默症在病理生理学上的异同点。两组不同的疾病拥有相似的病理生理学特点,John Morris教授认为这提示我们对于常染色体显性阿尔茨海默症的经验可为迟发性阿尔茨海默症的治疗及研究提供经验。

Richard Caselli教授在报告中为大家介绍了AD发病机制相关的β淀粉样蛋白级联假说,通过回顾近30年的研究结果,指出了这一假说存在的多项争议。他表示:与β淀粉样蛋白毒性作用相比,淀粉样前体蛋白系统稳态的破坏更可能是晚发AD的始动因素。

Zaven Khachaturian教授进行了题为《Geroscience and Alzheimer Research Therapy》的报告,为大家介绍了研究老年学的合理性,表示衰老是AD的主要风险因素,通过研究衰老的生物过程并确定靶向生物标记物,有利于延缓AD的进程。同时为大家介绍了影响衰老的因素及正在进行的临床实验,提出维持脑的储备功能有助于减缓记忆力的下降,并详细介绍了世卫组织的ICOPE项目及法国图卢兹的Ispire 项目。

法国图卢兹大学医学院Bruno Vellas教授针对老年学和阿尔茨海默病研究疗法开展精彩演讲。他首先介绍了老年学研究对于阿尔茨海默病新疗法研发的重要性,并展示了其实验室目前正在进行的有关老年学阿尔茨海默病的临床试验,包括他们正在图卢兹建立的Inspire生物资源研究平台和老年科研究平台、以及ICOPE计划以便在获得可用工具之前保持患者的知识储备。
第二部分由陈彪教授、王国平教授、康冬梅教授、汤其强教授、汪世存教授、丁西平教授、吕心怡教授、吴燕教授、程昭昭教授共同主持。
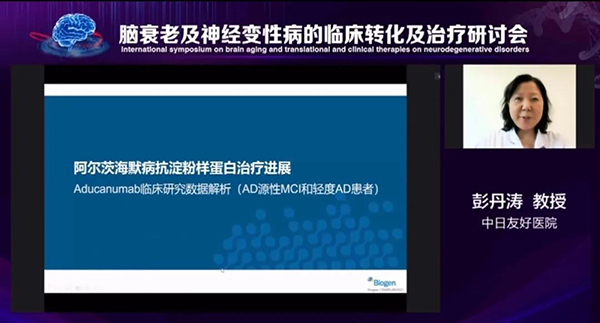
中日友好医院彭丹涛教授分享了《阿尔茨海默病抗淀粉样蛋白治疗新进展》,着重介绍了新药Aducanumab的临床1期及3期研究结果。表示Aducanumab是人IgG1抗Aβ单克隆抗体,其1b期PRIME研究显示Aducanumab能够降低AD前驱期和轻度AD患者的淀粉样蛋白,延缓认知功能下降;3期研究亦显示该药可有效减缓AD源性MCI患者和轻度AD患者的临床恶化,降低斑块负荷,且耐受性好。

陆军军医大学大坪医院王延江教授介绍了一项由该团队进行的COVID-19对老年人群认知功能远期影响的队列研究:该研究纳入了60岁以上的COVID-19感染人群及正常对照,在随访6个月后分别对其进行认知评估,结果发现COVID-19感染者较正常对照组认知功能明显下降,其中重症患者较轻症患者的认知功能下降更严重,推测系统性感染与神经系统炎症反应是引起患者认知障碍的潜在机制。
北京协和医院朱以诚教授分别从病理学构成、影像学表现(病变信号高低、大小、好发部位、形状、分级等)、危险因素、流行性病研究等对其作了详细介绍,并探讨了其与脑梗死、脑淀粉样变性等脑血管相关疾病的关系。

复旦大学附属华山医院郁金泰教授介绍了其团队基于中国人群阿尔茨海默病生物标记和生活方式研究(CABLE队列)工作,围绕不同程度认知障碍人群进行纵向随访研究,分别探讨了中国人群流行病学特点、生物遗传分析、风险因素、生物标记物,并介绍了基于基因代谢组学的治疗靶点和展望,从而为阿尔茨海默病的预防、早期诊断和早期治疗提供相应的理论支持。

首都医科大学附属北京天坛医院王伊龙教授介绍了血管周围间隙的定义和功能,以及如何利用动物模型测量PVS、ePVS与Aβ蛋白沉积的相关性,同时对PVS与相关病理蛋白沉积的因果关系及其他临床意义分享了自己独到观点。

北京大学第六医院王华丽教授介绍了1978至2018年间AD临床诊断标准的4次演化,提出了可较好区分MCI与正常人的记忆绑定测试,对区分MCI和轻度AD的方法所存在的挑战和机遇进行展望。

首都医科大学宣武医院唐毅教授前卫性地提出双耳听觉整合范式受损与早期AD的相关性,表示它能够鉴别AD、aMCI和SCD、CN,且可转化为听觉测试用于筛查早期认知功能下降。

中南大学湘雅医院沈璐教授详细介绍了神经变性痴呆相关的遗传学研究进展。主要分析了AD、PDD、FTD、DLB等疾病常见的致病基因、风险基因以及常见变异,以及一些新发现的致病基因。在某些神经变性痴呆例如FTD的风险基因分布表现明显的种族差异和地域差异。强调今后的基因研究需要多地域的合作和大样本的研究,临床中要重视基因检测。

复旦大学华山医院程忻教授介绍了CAA相关脑出血疾病相关因素,及预测CAA相关脑出血复发的影像学及血液学标志物,详细讲解了华山医院关于血清NfL、BACE1与CAA脑出血复发的相关性研究,以及血液学BACE1指标在临床中的应用价值及前景。
跨时区、跨学科;头脑风暴、观点碰撞



为期两天的会议在此起彼伏的讨论氛围中圆满结束,线上参与人数超5万人次,与会者纷纷表示意犹未尽、受益良多。
肩负使命,笃行致远
大会主席表示:在人口老龄化这一不可逆的社会背景下,衰老及神经变性病早已成为中国乃至全球面临的重大社会及科学问题。作为相关研究机构负责人,深感肩负重任,表示将持续在相关领域深耕并发挥引领作用。希望此次会议对于促进国内外衰老和神经变性病相关领域的交流与合作,深入广泛地明确探讨相关疾病的机制研究和临床诊疗,推动早期预防、科学诊疗,促进健康老龄化起到积极的现实意义。
回放入口




